2022-08-26 15:50:37
成醫:胰島素與腸泌素預混複方 強效降糖

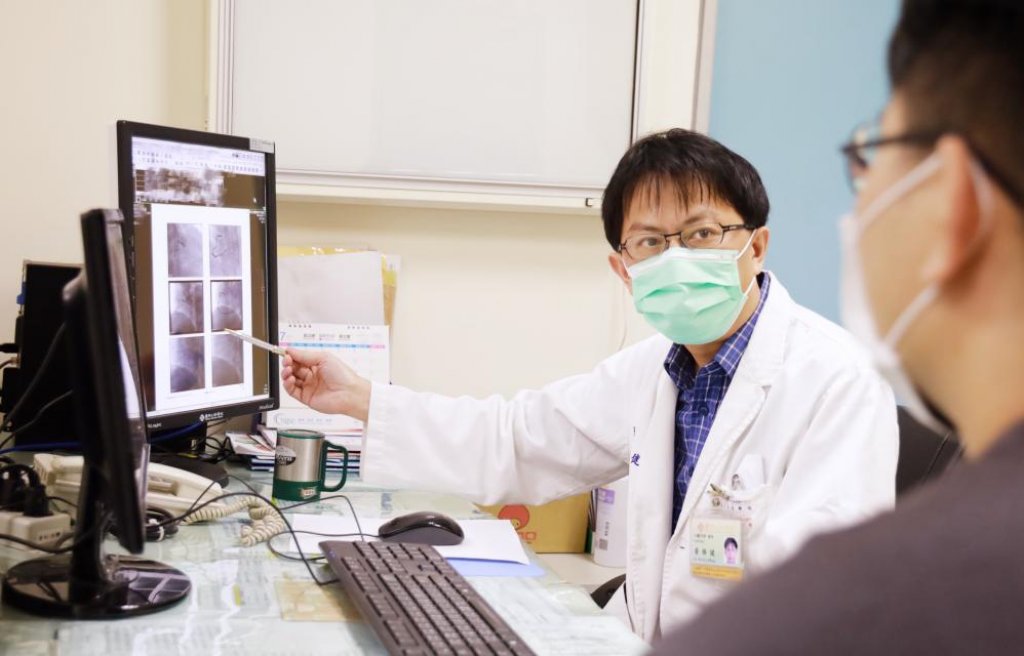
▲成大醫院內分泌暨新陳代謝科醫師林景翰。
視傳媒記者蔡清欽/台南報導
對許多糖尿病患及家屬來說,開始打針用藥就感覺已走向糖尿病末期,會爆肝、會洗腎、會終身無法脫離針劑,因此心理上有很大的抗拒,成大醫院內分泌暨新陳代謝科醫師林景翰表示,根據中華民國糖尿病學會出版的「2022第二型糖尿病臨床照護指引」,針對糖化血色素未達目標值的糖尿病患,建議強化注射型藥物,再依據是否具動脈硬化心血管疾病或其危險因子,或是嚴重高血糖與否,分別選擇腸泌素或(基礎)胰島素搭配治療,都能替病患帶來好處。
林景翰指出,針對糖尿病的治療,除了生活習慣的調整,包含控制飲食及增加運動量,也需藥物治療的介入。當糖尿病患合併有肝腎功能不良、高血糖急症、感染症、住院期間或懷孕、高血糖控制不佳時,會建議接受胰島素治療,使上升的血糖儘速恢復到控制目標,除了原本1天1次到數次不等的方式,國外更有最新研發,1週1次的超長效劑型基礎胰島素已經問世。
至於腸泌素,則可調節體內葡萄糖代謝,促進胰島素釋出和抑制升糖素分泌,達到降低血糖的作用,也能減緩胃排空並減少飢餓感、增加飽足感,而具有減重效果;近期研究更發現,腸泌素可降低心血管併發症風險,及減少糖尿病腎病變發生,使用方式依醫師衡量病患狀況為1天1次或1週1次。
另外,目前亦有基礎胰島素及腸泌素的預混型組合,這類定例複方的劑型結合2類藥物優點,與單純使用胰島素比較來看,具有強效降糖作用、減輕體重效益和避免低血糖的優勢。
林景翰醫師表示,血糖控制不良伴隨而來的併發症,從影響小血管的視網膜病變、神經病變及腎病變,到危及大血管的腦中風和心肌梗塞,不僅會帶來生活上的不便:視力缺損、失明、跛行、截肢、洗腎、癱瘓臥床,更嚴重地會導致生命的消逝。
您可能有興趣
-
2024-05-17 17:31:59
-
2024-05-17 17:07:34
-
2024-05-16 17:13:50
-
2024-05-15 17:11:38
-
2024-05-14 23:28:51
-
2024-05-14 17:02:00
-
2024-05-13 23:27:56
-
2024-05-13 23:17:09
-
2024-05-13 23:08:03
-
2024-05-13 22:06:03
-
2024-05-13 16:12:50
-
2024-05-09 17:47:18
-
2024-05-09 15:16:00
-
2024-05-09 15:15:44
-
2024-05-09 14:40:25
-
2024-05-07 20:26:41
-
2024-05-07 20:25:15
-
2024-05-07 20:23:53
購物頻道
特色村里
特色廟宇
特色人物
熱門新聞